Um 1900 hatten die meisten Ärzte anerkannt, dass Bakterien die Ursache zahlreicher Volkskrankheiten wie Cholera, Tuberkulose, Typhus und Scharlach darstellten. Dennoch blieb vieles über die Ausbreitungsmuster dieser und anderer Erkrankungen zu erforschen.
Mit der Keimtheorie drang militärische Sprache in die Medizin ein: Der Körper wehrt sich gegen Eindringlinge – mal erfolgreich, mal nicht. Im späten 19. Jahrhundert entstanden zwei grundlegende Immunologie-Theorien.
Élie Metchnikoff aus Russland betonte die Rolle der weißen Blutkörperchen. Diese zirkulieren im Blut, sammeln sich an Entzündungsherden und bilden Eiter aus toten Zellen. Unter dem Mikroskop beobachtete er, wie sie Fremdkörper wie Dornen und Bakterien angriffen. Er nannte sie „Phagozyten“ – die Krieger des Immunsystems.
Paul Ehrlich, Pionier der experimentellen Pharmakologie, entwickelte die Gegenthese: Der Körper produziert „Antikörper“, Proteine, die wie Schlüssel in Antigene passen. Seine chemische Affinitätstheorie erklärte, warum Erstinfektionen oft lebenslange Immunität verleihen – wie bei Pocken, die selten zweimal auftraten.
Mehr zur Krankheitsgeschichte lesen:
- Robert Koch: Wie er einen der größten Mörder des 19. Jahrhunderts identifizierte
- 10 wichtige Wissenschaftler für unser Verständnis von Krankheiten
- Eine Zeitleiste der Entdeckungen
- Das Experiment, das bewies, dass Bakterien Krankheiten verursachen
Beide Ansätze ergänzen sich; weiße Blutkörperchen und Antikörper bilden die Basis der modernen Immunologie. Doch das System erwies sich als hochkomplex.
Robert Koch klärte ein weiteres Rätsel: Manche Menschen tragen Keime symptomfrei – den „Trägerzustand“. Dramatisch verkörperte dies Mary Mallon, „Typhus Mary“, eine Köchin in New York, die Familien mit Typhus infizierte, ohne selbst erkrankt zu sein. Sie schied Erreger über Stuhl und Urin aus und wurde als öffentliche Gefahr isoliert. Die Keimtheorie stärkte so die Befugnisse des Gesundheitswesens zur Quarantäne.
Die Organismen verstehen, die Krankheiten verursachen
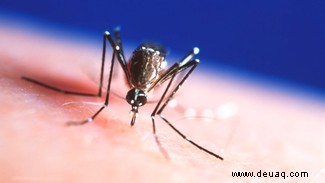
Bakterien waren nicht die einzigen Übeltäter. Parasitäre Würmer waren bekannt, doch 1898 entdeckte Ronald Ross nach fünf Jahren Forschung in Britisch-Indien Plasmodien in Moskitospeicheldrüsen – Protozoen, die Charles Laveran 1880 im Blut von Malaria-Patienten fand.

Ross bewies die Übertragung durch weibliche Anopheles-Mücken. Ähnlich wurde Gelbfieber der Aedes-Mücke zugeordnet, was die medizinische Entomologie zu einer spannenden Disziplin machte. Charles Nicolle ergänzte: Zecken und Läuse übertragen Typhus. Ross, Laveran und Nicolle erhielten Nobelpreise für diese bahnbrechenden Erkenntnisse.
Gelbfieber führte zu Viren: „Virus“ bedeutete ursprünglich „Gift“. Verbesserte Labormethoden zeigten, dass Erreger von Gelbfieber, Pocken und Tollwut Bakterienfilter passieren.
1898 erkannte Martinus Beijerinck das Tabakmosaikvirus als zellabhängig – eine revolutionäre Idee, die zunächst abgelehnt wurde. Viren wachsen nicht auf Petrischalen; Kükenembryonen wurden Standard. So identifizierten Forscher Erreger von Masern, Mumps, Windpocken, Pocken, Influenza, Poliomyelitis und Erkältungen.
Die Spanische Grippe 1918–1919, mit über 25 Millionen Toten, übertraf den Ersten Weltkrieg und prägte die Forschung.
1915–1917 entdeckten Frederick Twort und Félix d’Hérelle Bakteriophagen – Viren, die Bakterien angreifen. Sie legten Grundlagen für Molekularbiologie, Genetik und DNA-Struktur.
Das Elektronenmikroskop: Sehen ist Glauben
Erst das 1930er-Jahre-Elektronenmikroskop von Ernst Ruska machte Viren sichtbar. Infektionsmuster bestätigten oft lebenslange Immunität nach einer Episode – daher Kinderkrankheiten wie Mumps, Windpocken oder Röteln.
Virusimpfstoffe wirken oft besser als antibakterielle. Edward Jenners Kuhpocken-Impfung nutzte Kreuzimmunität gegen Pocken.

1930er: Gelbfieber-Impfstoff. Gegen Polio, die gefürchtetste Kinderkrankheit, gelang Jonas Salk 1955 ein inaktivierter Impfstoff; Albert Sabins oraler Zuckerimpfstoff folgte 1961.
Wirksame Impfstoffe gegen virale und bakterielle Kinderkrankheiten wie Keuchhusten oder Diphtherie machten Kindheiten sicherer – doch Risiken und Impfskepsis bestehen seit dem 19. Jahrhundert.
Mehr zur Epidemiologie-Geschichte:
- Joseph Lister und die düstere Realität der viktorianischen Chirurgie
- Viren: Ihre außergewöhnliche Rolle bei der Gestaltung der menschlichen Evolution
- Wie man eine Seuche überlebt: Die Geschichte, wie Aktivisten und Wissenschaftler AIDS gezähmt haben
- Der heilende Biss: Gift in Medizin verwandeln
Herdimmunität schützt Populationen. Die WHO-Pocken-Kampagne eradizierte die Krankheit 1980. Malaria-Bekämpfung mit DDT scheiterte an Resistenz und Umweltschäden; Polio-Eradikation schreitet voran.
Die Bedrohung durch Pandemien und neu auftretende Infektionen
Influenza mutiert rasch; Zoonosen wie Vogel- oder Schweinegrippe bergen Pandemiepotenzial, wie COVID-19 2020 zeigte.
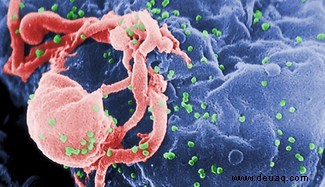
AIDS begann 1981 als GRID in den USA: Fieber, Schwäche, Kaposi-Sarkom, opportunistische Infektionen. Bald bei Risikogruppen weltweit. 1983 entdeckt: HIV, aus Schimpansen-SIV in Afrika stammend, entfacht durch Sozialwandel.

HIV wurde chronisch behandelbar; keine Impfung bisher. Weitere Emergente: Ebola, West-Nil, Legionellen, Lyme, SARS, Corona. Resistenzen (z. B. MRSA, tuberkulös) und Prionen (Scrapie, BSE, CJD, Kuru) fordern heraus. Prionen, fehlgefaltete Proteine, sind „infektiös“ durch Proteinumwandlung.
1982: Helicobacter pylori als Magengeschwür-Ursache (Nobelpreis für Warren/Marshall). Trotz Optimismus 1970er toben Triumphe und Kämpfe weiter.
- Lesen Sie Epidemiologie: Die Geschichte von Krankheiten und Epidemien (Teil I, vor dem 20. Jahrhundert)