Schmerz ist eine unvermeidbare Begleiterscheinung des menschlichen Lebens. Wir lernen, ihn mit Medikamenten zu lindern, doch er kann körperlich oder emotional sein – von sengender Qual bis zu leichtem Unbehagen.
Aber was genau ist Schmerz? Welche Rolle spielt er, und wie können wir die Intensität bei anderen einschätzen? Als Expertenartikel aus dem BBC Science Focus Magazine (Ausgabe 311) geben wir fundierte Einblicke basierend auf neurowissenschaftlicher Forschung.
Was ist Schmerz?
Stellen Sie sich vor: Sie berühren versehentlich einen heißen Topf – ein stechender Schmerz lässt Sie die Hand sofort zurückziehen. Sie halten sie unter kaltes Wasser. Kein Grund für den Notarzt.
Doch tagelang pocht es und erinnert an die Verbrennung und Ihre Unachtsamkeit, bis der Schmerz nachlässt. Lektion gelernt: In Zukunft mehr Vorsicht am Herd.
Dieser Vorfall offenbart viel über Schmerz: Er ist ein brillantes Warnsystem des Körpers.
Weiterlesen zu Schmerzen:
- Können Schmerzmittel auch das Vergnügen töten?
- Die Ursache von Migräne könnte (buchstäblich) in Sicht sein
- Frauen erinnern sich möglicherweise nicht so gut an Schmerzen wie Männer
Ohne Schmerz hätten Sie die Hand nicht weggezogen, die Verletzung wäre schlimmer ausgefallen. Akute Schmerzen sind lebensrettend – daher empfinden alle Tierarten sie. Manche Forscher schließen sogar Pflanzen ein, doch ohne Nervensystem bleibt das spekulativ. Schmerz ist evolutionär alt: eine Warnung vor Verletzung, Schaden oder Tod.

Ohne Schmerz droht Gefahr. Bei der seltenen genetischen Erkrankung „angeborene Schmerzunempfindlichkeit“ (CIP) fehlt diese Warnung. Betroffene erkannten schwere Verletzungen nicht und überlebten früher oft nicht ins Erwachsenenalter.
Was bewirkt Schmerz?
Schmerz motiviert zum Handeln. Bei der heißen Pfanne spüren Sie Hitze (thermisch), Position (räumlich), Intensität, Unannehmlichkeit, kognitive Aufmerksamkeit und emotionale Belastung – eine multidimensionale Erfahrung.
- Warum Sie BBC Science Focus abonnieren sollten
Basierend auf Erfahrungen und Kontext entscheiden Sie: Pfanne fallen lassen oder Schmerz ertragen? Gehirnnetzwerke blockieren den Schmerz, bis Sie sie sicher ablegen – dann ab zum kalten Wasser.
Schmerz treibt uns zur Flucht, Vermeidung oder Hilfesuche.
Wie entsteht Schmerz?
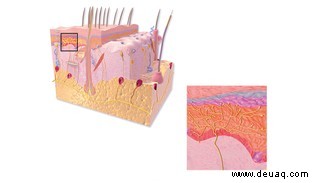
Unter der Haut weben Schmerznervenfasern mit Nozizeptoren ein Netz. Bei Aktivierung wandern Signale übers Rückenmark ins Gehirn, wo Schmerz bewusst wird.
Auslöser: thermisch (Hitze), mechanisch (Schnitt, Schlag) oder chemisch (Säure, Chili). A-Delta-Fasern übertragen den „ersten, scharfen Schmerz“ („Autsch!“), C-Fasern den „zweiten, pochenden“.
Normale Berührungen nutzen A-Beta-Fasern. Ionenkanäle fördern die Signalübertragung – fehlen sie (wie bei CIP), entsteht kein Schmerz. Pharmafirmen zielen daher auf Nozizeptoren ab.
Viele Nozizeptoren sind polymodal: Verschiedene Reize aktivieren denselben.
Warum kann Essen schmerzen?
Thermische Nozizeptoren melden extreme Hitze (>42 °C) oder Kälte. Capsaicin in Chili bindet daran – daher brennt Curry, unabhängig vom Auslöser.
Bier hilft nicht (Capsaicin ist fettlöslich); besser Milchprodukte wie Raita.

Pflanzen nutzen Capsaicin gegen Säugetiere; Vögel bleiben unbeeindruckt und verbreiten Samen.
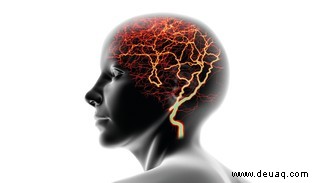
Wie erzeugt das Gehirn Schmerz?
Signale aktivieren Hirnstamm, Thalamus und Rinde – daraus entsteht subjektiver Schmerz. Vor der Gehirnverarbeitung ist es Nozizeption (Gewebereiz).
Keine 1:1-Beziehung zu Schädigung: Gehirn verstärkt/dämpft Signale. Emotionen wie Angst machen es schlimmer.
Gebaut-in-Linderung: Absteigende Bahnen bremsen Signale – bei Adrenalin (Sportler, Soldaten) oder Ablenkung. Das nutzt der Placebo-Effekt (Placebo-Analgesie).
Tiere und Babys empfinden Schmerz trotz unreifer Gehirne – subjektiv, kontextabhängig.
Unterschied: Körperlich vs. emotionaler Schmerz
„Psychogener“ Schmerz war abwertend; emotionaler hat neuronale Basis, mit Überschneidungen zu körperlichem.

Verstehen der Ursache ist entscheidend – keiner ist „echter“.
Chronische Schmerzen
Schmerz jenseits der Heilung: Betroffen 1/5 Erwachsene, Durchschnitt 7 Jahre (20 % >20 Jahre), öfter Frauen/Ältere. Kosten: 200 Mrd. € (Europa), 600 Mrd. $ (USA). Begleitet von Depressionen etc.
Wird als eigenständige Erkrankung gesehen. Ursachen: Daueraktive Fasern, Sensibilisierung (Kleidung schmerzt). Beispiele: Diabetes, Chemo, MS.
Wie messen wir Schmerz?
Signale wecken Empathie. Mimik, Verhalten, Skalen (0-10) helfen. Subjektiv: „Ihre 10 ≠ meine 10“. Bei Kindern Smileys, bei Nicht-Sprechenden Vitalparameter.
Weiterlesen zu Gehirn und Schmerz:
- Wenn das Gehirn keine Schmerzrezeptoren hat, warum bekomme ich dann Kopfschmerzen?
- Könnte Schmerz die andere Seite des Glücks sein?
Frauen evtl. empfindlicher, aber resilienter. IASP-Definition: „Unangenehme sensorische/emotionale Erfahrung bei/ähnlich Gewebeschädigung“ – wenn jemand sagt, es schmerzt, dann tut es das.
Schmerzbehandlung
Aspirin (Weide), Morphin (Mohn); heute Ibuprofen/Paracetamol, Opioide (Risiken), Antidepressiva etc. Kombi mit Therapie, Physio, OP wirkt am besten.

Neue Therapien in Pipeline – Hoffnung auf schmerzfreie Zukunft.
- Dieser Artikel erschien zuerst in Ausgabe 311 des BBC Focus Magazine
Offene Fragen zur Schmerz-forschung
1. Wie erkennen wir Nadelstiche?
Molekularbiologie identifizierte viele Nozizeptoren – der für mechanische Schmerzen fehlt noch.
2. Warum chronische Schmerzen?

Daueraktive Fasern; warum bei gleicher Verletzung manche ja, andere nein?
3. Wo entsteht der 'Verletzte'-Schmerz?

Gehirnnetzwerke aktivieren sich – doch wie wird daraus Schmerz? Bildgebung hilft weiter.