Im Januar 2020, als das Coronavirus noch auf Wuhan beschränkt war, hielten wir COVID-19 für eine typische Atemwegserkrankung. Die WHO beschrieb die Symptome als hauptsächlich Fieber, teils mit Atembeschwerden, bei manchen mit Lungenentzündung.
Noch am 31. Januar, bei den ersten Fällen im Vereinigten Königreich, nannte Englands Chief Medical Officer Professor Chris Whitty COVID-19 eine „relativ geringfügige Erkrankung“ für die meisten und sagte, Schwerstbetroffene würden „wie bei jeder anderen Atemwegserkrankung“ behandelt.
Mit der Zeit wuchs die Symptomliste jedoch rasant. „Patienten zeigen eine enorme Vielfalt an Symptomen, viele nicht offensichtlich mit einer Infektion verbunden“, erklärt Professor Ajay Shah, Kardiologe am King’s College London. „Durchfall, Brustschmerzen, Verwirrtheit – alles kommt vor.“
Lesen Sie die neuesten Coronavirus-Nachrichten:
- COVID-19: Ergebnis „nicht gut“ im Vereinigten Königreich, sagt leitender wissenschaftlicher Berater
- Isle of Wight COVID-19-Fälle nach Test- und Trace-Start "rasch zurückgegangen"
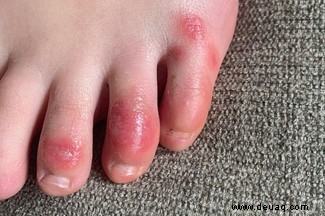
Weiterer Beispiele: Hautausschläge wie „COVID-Zehen“ an den Füßen. Auch nach Abklingen von Husten und Fieber drohen Herzinfarkt, Schlaganfall oder Nierenversagen. Eine Studie zeigt: Herzprobleme spielten bei 40 % der COVID-19-Todesfälle eine Rolle.
Wie verursacht eine grippeähnliche Erkrankung all das? „COVID-19 ist keine einfache Infektion“, betont Shah. „Risikofaktoren sind oft Herz-Kreislauf-Erkrankungen, nicht nur COPD oder Asthma.“
Das Virus schädigt das Endothel, die Innenschicht der Blutgefäße, wie ein The Lancet-Artikel beschreibt. Dies erklärt die systemischen Auswirkungen. „SARS-CoV-2 bindet an Rezeptoren auf Endothelzellen“, sagt Dr. Nicola Mutch, Molekularbiologin an der University of Aberdeen.
Einmal eingedrungen, löst es einen „Zytokinsturm“ aus – eine übermäßige Entzündungsreaktion. „Entzündung ist essenziell gegen Infektionen, aber bei COVID oft fehlgeregelt“, erklärt Shah. Warum genau, ist unklar, doch sie führt zu Organversagen und Tod. „Das treibt viele ins Krankenhaus“, fügt er hinzu.
Shah unterteilt schwaches COVID-19 in Stadien: Zuerst Zytokinsturm, dann Koagulopathie – gestörte Blutgerinnung. „Früh beobachteten wir Gerinnsel in Lunge, Herz, Gehirn“, berichtet er. Eine Thrombosis Research-Studie bestätigt: Gerinnsel erhöhen das Todesrisiko.
Das erklärt Komplikationen wie Schlaganfälle oder Organversagen durch blockierte Gefäße. „Bei systemischer Gerinnungsstörung greift die Krankheit den ganzen Körper an.“
Zum Glück gibt es bewährte Therapien: „Gerinnungshemmer haben Erfolge gezeigt“, sagt Mutch. Auch Entzündungshemmer wie das günstige Steroid Dexamethason – es reduzierte Todesfälle bei beatmeten Patienten um bis zu ein Drittel.
„COVID-19 ist hochkomplex und individuell verschieden“, fasst Shah zusammen. „Personalisierte Behandlungen sind der Schlüssel – genauer auf den Patienten zuschneiden.“